Obsah
- 1 Vaginitida: co to je, odkud pochází a jak ji léčit
- 2 Příčiny vaginitidy
- 3 Formy vaginitidy
- 4 Specifická vaginitida
- 5 nespecifické
- 6 Příznaky vaginitidy
- 7 diagnostika
- 8 Léčba vaginitidy
- 9 Cíle léčby vaginitidy
- 10 Léčba specifické vaginitidy
- 11 Léčba nespecifické vaginitidy
- 12 Lokální prostředky pro léčbu vaginitidy
- 13 Betadine® čípky v léčbě vaginitidy různé etiologie
- 14 Účinek vaginálních čípků Betadine®
- 15 Prevence
- 16 Často kladené dotazy
- 17 Za jak dlouho po léčbě se mám vrátit ke gynekologovi a nechat se vyšetřit?
- 18 Jak se chovat k sexuálnímu partnerovi?
- 19 Jak často byste měli navštívit gynekologa, pokud nejsou žádné stížnosti?
- 20 Vaginitida (kolpitida)
- 21 Přehled
- 22 Příčiny vaginitidy
- 23 Klasifikace
- 24 Specifická a nespecifická vaginitida
- 25 Příznaky a známky vaginitidy
- 26 Léčba vaginitidy
- 27 Důsledky vaginitidy
- 28 Prevence vaginitidy
Vaginitida: co to je, odkud pochází a jak ji léčit
VaginiteNebo kolpitida, je zánět poševní sliznice, který může být v některých případech spojen s infekcí.

Informace v tomto článku nenahrazují lékařskou radu.
Příznaky tohoto onemocnění jsou svědění, bolest a přítomnost patologického výtoku z genitálního traktu 1.
Zánět poševní sliznice
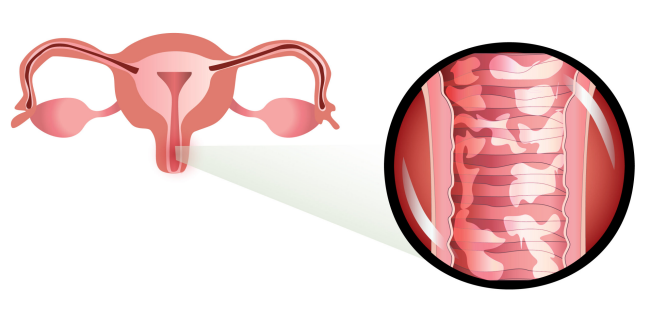
Příčiny vaginitidy
Příčiny vaginitidy mohou být:
- Infekce infekce při nechráněném pohlavním styku.
- Nadměrný množení oportunních mikrobů, které se v pochvě běžně vyskytují v malém množství, ale když se jejich počet zvýší, dochází k tomuto onemocnění.
Při rozvoji vaginitidy má velký význam narušení normální mikroflóry pochvy, snížení počtu „prospěšných“ laktobacilů a snížení ochranných vlastností buněk lemujících pochvu.
Oportunní a infekční mikroorganismy poškozují buňky horní vrstvy pochvy a způsobují reakci těla v podobě zánětlivé reakce. V tomto případě jsou pozorovány klasické příznaky zánětu: bolest, otok a zarudnutí 1-3.
Formy vaginitidy
Specifická vaginitida
Souvisí s infekcí sexuálně přenosnými infekcemi: Trichomonas, chlamydie a další.
nespecifické
Souvisí s proliferací oportunních mikroorganismů, jako jsou houby rodu Candida.
Tato forma vaginitidy je nejčastější.
Samostatně se rozlišují:
- Atrofická vaginitida (spojeno s poklesem množství ženských pohlavních hormonů-estrogenů ve vyšším věku, které se podílejí na tvorbě ochranných mechanismů v pochvě).
- Vaginite kvůli alergiím2,4,5.
Příznaky vaginitidy
Projevy vaginitidy na pozadí mikrobiální aktivity závisí na typu patogenu a také na fázi procesu, která přímo souvisí s délkou trvání onemocnění.
Možné příznaky vaginitidy:
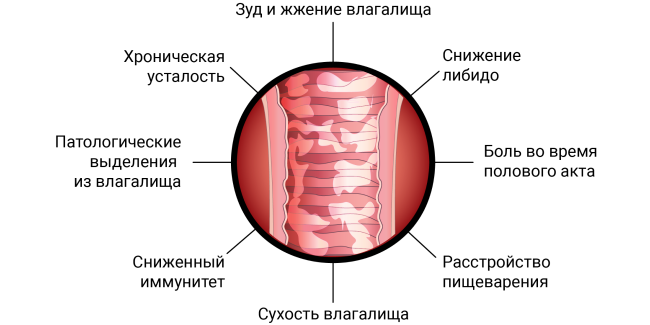
Akutní stadium zánětu (trvání do 2 měsíců) je charakterizován výskytem nepříjemných a někdy bolestivých pocitů v oblasti genitálií, výskytem patologického výtoku, stejně jako otokem, zarudnutím sliznice, vyrážkami na kůži a vnější sliznici genitálie.
S progresí onemocnění mohou příznaky poněkud ustupovat, maskovat se jako začátek uzdravování (subakutní stadium, jehož trvání může být více než 2 měsíce).
Při absenci adekvátní léčby onemocnění často progreduje do chronický stádium, kdy jsou příznaky vymazány a nevyjádřeny (doba trvání onemocnění je více než 6 měsíců). Tento proces může trvat roky 6 .
Hlavním projevem vaginitidy je patologický výtok. V závislosti
v závislosti na příčině zánětu mohou být hojné nebo střední (méně často skrovné), získávat různé barvy (žluté, zelené, našedlé, smíšené s hnisem nebo krví) a konzistenci (pěnivé, „sýrové“, vodnaté, husté) 2 .
diagnostika
Aby lékař předepsal správnou léčbu vaginitidy, je nutné zjistit původce a stadium onemocnění.
Pokud se objeví známky zánětu v pochvě, žena by se měla poradit s gynekologem. Při jmenování bude lékař schopen posoudit stížnosti a závažnost viditelných příznaků (klinické projevy onemocnění).
Gynekolog provede vyšetření na speciálním křesle, při kterém prohlédne stěny pochvy a odebere poševní sekret pro další laboratorní diagnostiku (mikroskopické vyšetření, kultivace na speciálních médiích a další metody). Výsledky laboratorních testů nám umožňují stanovit správnou diagnózu.
Léčba vaginitidy
Správný výběr léků má velký význam pro rychlou eliminaci příznaků, prevenci chronických zánětů pochvy a vzniku komplikací.
Výběr taktiky léčby závisí na:
- průběh onemocnění
- výsledky laboratorních testů a identifikace patogenu
- zdravotní stav a celková imunita ženy
- vlastnosti léku, indikace a kontraindikace
- Dodržování doporučení lékaře, pokud jde o frekvenci a délku užívání léků, pacientem
Vaginitida je léčena porodníkem-gynekologem.
Cíle léčby vaginitidy
Hlavní cíle v léčbě specifické a nespecifické vaginitidy jsou:
- Snížení počtu oportunních mikroorganismů na normální úroveň nebo úplné zničení patogenů sexuálně přenosných infekcí (STI).
- Odstranění příznaků onemocnění a zánětu v pochvě.
- Prevence možných komplikací, včetně šíření infekce směrem nahoru do dělohy a jejích příloh, poškození orgánů močového systému (močová trubice, močový měchýř, ledviny).
- V konečné fázi terapie jsou možná opatření k obnovení normální vaginální mikroflóry 1,7.
Existují 2 formy léků pro léčbu zánětlivých procesů v gynekologii, včetně léčby vaginitidy:
Systému
užívá se perorálně nebo injekčně
Místní
zaveden přímo do pochvy
Léčba specifické vaginitidy
Při léčbě specifické vaginitidykteré jsou spojeny s sexuálně přenosnými infekcemi (kapavka, trichomoniáza, chlamydie, syfilis) systémové antibakteriální léky někdy v kombinaci s místními.
Mikroorganismus, který onemocnění způsobil, musí být citlivý na předepsané antibiotikum. Častěji se upřednostňují širokospektrá antibiotika (makrolidy, cefalosporiny, fluorochinolony, chráněné peniciliny).
Délka léčby je stanovena v konkrétní klinické situaci. Léčba této formy vaginitidy nutně zahrnuje léčbu obou sexuálních partnerů.
Léčba nespecifické vaginitidy
Při léčbě nespecifické vaginitidy Nejčastěji se používají lokální prostředky – krémy, masti, čípky, vaginální tablety, irigační roztoky. Oproti systémovým lékům mají řadu výhod: působí přímo v místě zánětu, snižují symptomy, jsou vhodné pro použití a mají minimální pravděpodobnost systémových vedlejších účinků, protože se nevstřebávají do celkového krevního řečiště. Lokální prostředky lze také použít v případech, kdy existují kontraindikace nebo omezení použití systémových léků.
Čípky na vaginitidu
Léčba vaginitidy lokálními léky ve formě vaginálních čípků. Jak vybrat čípky na zánět v pochvě?

Lokální prostředky pro léčbu vaginitidy
V současné době lékaři při léčbě nespecifických zánětů pochvy upřednostňují léky se širokým spektrem účinku, které mohou okamžitě ovlivnit několik typů mikroorganismů.
Dalším důležitým kritériem při výběru léku je jeho chemická struktura, na kterou si patogeny obtížně „zvykají“, což znamená, že u takových léků je pravděpodobnější pozitivní účinek během léčby.
Jedním z nejpoužívanějších léků, které splňují obě kritéria, je povidon-jod 8 .
Betadine® čípky v léčbě vaginitidy různé etiologie
Betadine® je lokální antiseptikum. Léčivou látkou Betadine ® čípků je povidon-jod. Při zavedení čípku do pochvy se uvolňuje aktivní jód, který působí na široké spektrum mikroorganismů: grampozitivní a gramnegativní bakterie, některé prvoky, plísně a jejich spory.
Je důležité poznamenat, že povidon-jod je speciální komplex, ve kterém se povidon přidává k jódu. Tato kombinace zvyšuje účinek a poměr přínos/riziko léčby.
Jód přispívá k destrukci struktury buněk patogenu a jejich smrti. V tomto případě se účinek Betadine ® rozvine během krátké doby. Většina mikroorganismů je zničena expozicí in vitro za méně než 1 minutu, přičemž hlavní destruktivní účinek nastává během prvních 15–30 sekund, kdy se jód zabarví 8 .
Kde koupit Betadine® čípky?
Koupit
Koupit
Koupit

Koupit
Najděte si nejbližší lékárnu
Vyhledávání
Účinek vaginálních čípků Betadine®
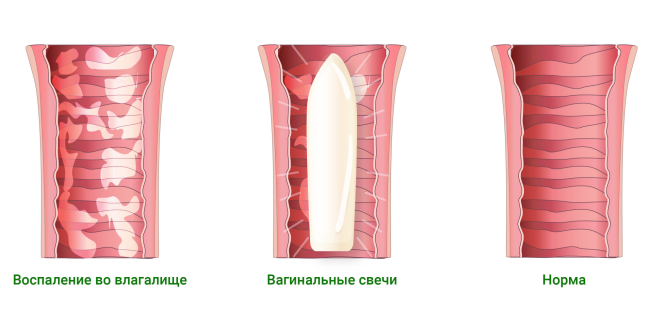
Ve studii německých vědců, které se zúčastnilo 180 žen s různými zánětlivými procesy v pochvě, čípky s povidon-jódem výrazně snížily příznaky pálení, svědění, zarudnutí poševní sliznice a kůže zevního genitálu, a to jak v krátkých termín (5-7 dní po ukončení léčby) a při delším pozorování (po 3-4 týdnech) 9.
Pro použití svíček Betadine® existují omezení: lék není předepsán během těhotenství a kojení,
stejně jako ženy s onemocněním štítné žlázy.
Prevence
Pokud jde o prevenci vaginitidy, lze rozlišit dva aspekty:
Prevence rozvoje zánětlivých onemocnění v pochvě
Prevence komplikací vaginitidy (vzestupná infekce dělohy a přívěsků)
Několik doporučení pro prevenci vaginitidy:
- Noste spodní prádlo vyrobené z přírodních tkanin a denně ho měňte.
- Používejte speciální přípravky určené pro intimní hygienu.
- Vyměňte mokré oblečení ihned po plavání nebo sportování.
- Přidejte do svého jídelníčku probiotika na podporu střevní a poševní mikroflóry
- Posilujte svůj imunitní systém a léčte chronická onemocnění.
- Nezapomínejte na bariérovou antikoncepci.

Prevence komplikací vaginitidy – při prvních příznacích onemocnění kontaktujte gynekologa. Neměli byste se zapojit do samodiagnostiky a samoléčby. Vždy byste měli dodržovat doporučení od svého lékaře a po léčbě absolvovat kontrolní vyšetření.
Aby se zabránilo vzestupné infekci z vagíny během gynekologických manipulací a chirurgických zákroků lékaři často předepisují antiseptické léky několik dní před zákrokem. Jednou z indikací pro použití čípků Betadine® je profylaxe před chirurgickými a diagnostickými zákroky v pochvě.
Podle Cochrane review vykazuje povidon-jod dobrý účinek v prevenci vzestupné vaginální infekce. Předoperační profylaxe povidon-jodem snížila na polovinu riziko rozvoje pooperačního zánětu dělohy (endometritida) ve srovnání s absencí profylaktické léčby (sanitace) pochvy 2 .
Často kladené dotazy
Za jak dlouho po léčbě se mám vrátit ke gynekologovi a nechat se vyšetřit?
Obvykle je kontrolní vyšetření po léčbě předepsáno nejdříve 10 dnů od posledního dne užívání léku. V průměru po 10-14 dnech.
Jak se chovat k sexuálnímu partnerovi?
Když se u ženy objeví první známky vaginitidy, její sexuální partner by se měl poradit s andrologem o vyšetření a další léčbě. Lékové formy se u mužů a žen liší, proto existují různé léčebné režimy pro stejnou nemoc.
Pokud neexistují žádné stížnosti nebo projevy gynekologického onemocnění, doporučuje se ženě alespoň jednou ročně podstoupit preventivní prohlídku u gynekologa.
Molčanov Oleg Leonidovič
Vaginitida (kolpitida)
Vaginitida (kolpitida) – skupina onemocnění doprovázená zánětlivými procesy v poševní sliznici, polyetiologická povaha. Projevy vaginitidy jsou serózní nebo hnisavý výtok, svědění, bolest, pálení, nepohodlí v oblasti genitálií, zhoršení při močení. Hlavní příčinou vaginitidy je vstup a rozmnožování patogenní mikroflóry v pochvě. Zvláště nebezpečné jsou chlamydiové, trichomoniázové vaginitidy, protože vedou k narušení reprodukční funkce. Mezi zánětlivými onemocněními ženského reprodukčního systému patří vaginitida na přední místo a jejich počet neustále narůstá.
- Příčiny vaginitidy
- Klasifikace
- Specifická a nespecifická vaginitida
- Příznaky a známky vaginitidy
- Léčba vaginitidy
- Důsledky vaginitidy
- Prevence vaginitidy
- Ceny za ošetření
Přehled
Mezi zánětlivými onemocněními ženského reprodukčního systému patří vaginitida na přední místo a jejich počet neustále narůstá. Podle statistických odhadů trpí vaginitidou (kolpitidou) každá třetí žena v reprodukčním období. Prevalence vaginitidy je spojena s nárůstem počtu genitálních infekcí, nedodržováním intimní hygieny, environmentálními problémy a snížením imunitní reaktivity.
Při zánětech pochvy zánětlivé procesy postihují sliznici pochvy a často i zevní genitál – vulvu, což způsobuje kombinovaný zánět – vulvovaginitidu. Vaginitida způsobuje snížení sexuální aktivity ženy, způsobuje bolest při pohlavním styku a je doprovázena nepříjemným zápachem a pocitem nepohodlí v každodenním životě. Kromě toho může vaginitida narušit normální fungování celého reprodukčního systému ženského těla, způsobit vzestupnou infekci pohlavních orgánů, menstruační dysfunkci, chronické bolesti, mimoděložní těhotenství a neplodnost.

Příčiny vaginitidy
Hlavní příčinou vaginitidy je pronikání a reprodukce patogenní mikroflóry do pochvy při oslabení těla, nedodržování hygieny a dlouhodobém mechanickém poškození sliznice. V dětství se vaginitida může rozvinout, když je infekce zanesena hematogenní cestou krevním řečištěm při šarlach, chřipce. Nejčastější faktory predisponující k rozvoji vaginitidy jsou:
- potlačení přirozené mikroflóry vagíny
Může k němu dojít v důsledku zhoršení environmentální situace, stresu, nekontrolované medikace (zejména hormonů a antibiotik), snížení imunitní reaktivity a odolnosti organismu vůči infekcím. Za těchto podmínek se zástupci normální mikroflóry, kteří obývají pochvu, stávají potenciálně nebezpečnými a mohou sami způsobit rozvoj vaginitidy. Kromě toho se lokální imunita vagíny stává neschopnou odolat urogenitální infekci.
- mechanické trauma genitálií
Provádění diagnostických a terapeutických výkonů – potrat, kyretáž dutiny děložní, sondáž dutiny děložní, hysterosalpingoskopie, zavádění a vyjímání IUD (nitroděložního tělíska), hydrotubace a vedení porodu při nedodržení aseptických norem zvyšují riziko rozvíjející se vaginitida několikrát. Mechanická traumatizace tkání během manipulace snižuje jejich redoxní schopnosti. K šíření infekce navíc přispívá nesprávné používání hygienických a terapeutických tamponů. K rozvoji vaginitidy přispívá také trauma a cizí tělesa v pochvě.
- nechráněný sex a časté střídání sexuálních partnerů
Většina patogenů, které způsobují vaginitidu, vstupuje do pochvy sexuálně. Pokusy o jejich samoléčbu vedou k chronickým zánětům, nerovnováze v poševním prostředí, recidivám zánětů pochvy.
- hormonální poruchy a změny
K výskytu vaginitidy jsou predisponovány těhotné ženy, ženy s onemocněním žláz s vnitřní sekrecí, hypofunkcí vaječníků, ale i pacientky v menopauze, kdy dochází k poklesu hladiny estrogenu v těle.
Klasifikace
Typy vaginitidy se liší:
- podle povahy a trvání zánětu – vaginitida akutního, subakutního, chronického průběhu;
- podle věku pacientek – vaginitida dívek, žen v plodném věku, postmenstruační období;
- předchozími faktory – poabortivní, poporodní, pooperační, alergická vaginitida;
- podle povahy exsudátu – serózní, serózně-hnisavá, gangrenózní atd. vaginitida;
- podle povahy patogenu – specifická a nespecifická vaginitida.
Specifická a nespecifická vaginitida
Podle povahy infekčního agens, který způsobil zánět, se rozlišují specifické a nespecifické vaginitidy.
Gynekologie označuje specifickou vaginitidu jako zánětlivé procesy způsobené:
- gonokok (gonoreální vaginitida);
- trichomonas (trichomonas vaginitis);
- Treponema pallidum (syfilitická vaginitida)
- chlamydie (chlamydiová vaginitida);
- Mycobacterium tuberculosis (tuberkulózní vaginitida);
- mykoplazma, ureaplazma (mykoplazma nebo ureaplazmová vaginitida).
Pokud je patogenní flóra smíšená (jsou přítomny další bakterie, viry, plísně) v kombinaci s výše uvedenými patogeny, pak je vaginitida stále specifická. Vývoj nespecifické vaginitidy je způsoben oportunními patogeny, které normálně tvoří součást přirozené poševní mikroflóry, ale za určitých podmínek se stávají patogenními:
- Proteus, Staphylococcus aureus, Streptococcus, Escherichia coli, Gardnerella, Pseudomonas aeruginosa (bakteriální vaginitida);
- kvasinkám podobné houby rodu Candida Candida, prvokové houby Candida spp., Bacteroides spp., U. urealyticum, Corynebacterium spp. a další (houbová vaginitida);
- lidský papilomavirus, virus herpes simplex (virová vaginitida);
- smíšená vaginitida.
Specifické a nespecifické záněty pochvy mají podobné příznaky, zásadní rozdíl mezi nimi spočívá v principech léčby: když se u ženy objeví specifický infekční zánět pochvy, jsou vyšetřeni a léčeni všichni její sexuální partneři. Často má vaginitida smíšenou formu způsobenou specifickými patogeny, které jsou spojeny sekundární oportunní infekcí. To výrazně komplikuje proces diagnostiky a léčby vaginitidy. Každá pacientka se známkami vaginitidy by proto měla podstoupit laboratorní vyšetření na přítomnost genitálních infekcí.
Nejinformativnější jsou dnes mikroskopie vaginálního nátěru, bakposev vaginálního výtoku, studium krevního testu pomocí PCR. Bez ohledu na patogen je nutné léčit jakoukoli vaginitidu, i když jsou její projevy nepatrné. Přechod do chronického průběhu a vzestup infekce způsobuje záněty ve vaječnících, děloze, vejcovodech a může být komplikován neplodností.
Příznaky a známky vaginitidy
Běžné příznaky různých typů vaginitidy jsou:
- změny povahy, vůně, barvy, množství poševního výtoku;
- svědění, podráždění, pocit tlaku a plnosti pochvy a vulvy;
- bolestivý pohlavní styk a močení;
- drobné kontaktní krvácení.
Různé typy vaginitidy však mají své vlastní specifické příznaky. Při kapavkové pochvě bývá výtok hustý, hnisavý, bíložluté barvy. Trichomonas vaginitis je charakterizována pěnivým zelenožlutým výtokem. Rozsáhlá bělavě žlutá leucorrhoea doprovází rozvoj bakteriální kokální vaginitidy. Při kandidózní vaginitidě vypadá sýrový bílý výtok jako volné vločky. Vaginitida způsobená gardnerellou je doprovázena jasným výtokem zapáchajícím po rybách.
Při akutním zánětu pochvy je výtok vždy hojnější, příznaky jsou výraznější, doprovázené zarudnutím, otokem, bolestivostí a lokální horečkou vulvy a pochvy. U chronické formy se vaginitida vyskytuje se středně těžkými projevy: bolest téměř vždy chybí, výtok je horší a celkový zdravotní stav je lepší. Chronická vaginitida se může vyskytovat několik měsíců a let, zhoršuje se po virových infekcích, hypotermii, požití alkoholu, během menstruace, těhotenství.
Léčba vaginitidy
Gynekologa musíte navštívit, pokud: máte neobvyklé vaginální příznaky; měl nechráněný sex nebo sexuální vztahy s více partnery; uvažujete o možnosti těhotenství v blízké budoucnosti; po průběhu léčby příznaky vaginitidy přetrvávají. Léková terapie vaginitidy je předepsána s ohledem na patogen a faktory predisponující k nástupu onemocnění. K léčbě bakteriální vaginitidy jsou často předepisována antibiotika s přihlédnutím k citlivosti patogenu, a to jak perorálně, tak ve formě vaginálních agens.
Vaginitida způsobená plísňovou infekcí se léčí speciálními antifungálními čípky nebo krémy (mikonazol, klotrimazol) a tabletami (flukonazol). S trichomonasovou vaginitidou jsou předepsány tablety metronidazolu nebo trichopolu. Pro léčbu neinfekčního zánětu pochvy je důležité odstranit zdroj podráždění: může to být prací prášek, intimní spreje a gely, hygienické tampony nebo ubrousky. Při léčbě atrofické vaginitidy se estrogeny předepisují ve formě vaginálních tablet, krémů nebo kroužků.
Důležitým bodem při léčbě vaginitidy je zvýšení imunity a obnovení normální poševní mikroflóry. Starý, chronický zánět pochvy je zpravidla obtížné úplně vyléčit, často doprovázený recidivami. Doba trvání léčby vaginitidy závisí na závažnosti průběhu onemocnění a v průměru od 7 do 10 dnů. Na konci léčby vaginitidy se provádějí testy k potvrzení vyléčení onemocnění.
Důsledky vaginitidy
Dlouhý průběh vaginitidy způsobuje u ženy emocionální a sexuální disharmonii a také vážné narušení jejího reprodukčního zdraví. Ženy s bakteriální nebo trichomonasovou vaginitidou jsou vystaveny většímu riziku nákazy sexuálně přenosnými chorobami a infekcí HIV.
Pokročilé formy vaginitidy zvyšují pravděpodobnost spontánního potratu, mimoděložního těhotenství, předčasného porodu, předčasného prasknutí plodové vody, intrauterinní infekce plodu a novorozence s infekcemi, které zánět způsobily. Proto management těhotenství u žen s dlouhodobou chronickou vaginitidou vyžaduje zvláštní péči.
V poporodním období je vaginitida vážnou hrozbou pro rozvoj peritonitidy, metritidy, endometritidy a sepse u ženy. Infekce novorozence vede k poruchám střevní mikroflóry a snížení imunitní obranyschopnosti. Při včasné a správné léčbě vaginitida zpravidla nezpůsobuje vážné komplikace.
Prevence vaginitidy
Hygiena genitálií může zabránit vzniku některých typů zánětů pochvy a zmírnit jejich průběh. Je třeba se vyhnout parfémovaným produktům pro intimní hygienu, tamponům, vložkám, ubrouskům a mýdlům s antibakteriálními vlastnostmi. Chráněný sex s použitím kondomu, vyloučení příležitostného sexu, pomůže vyhnout se sexuálním infekcím a rozvoji specifické vaginitidy.
Ve spodním prádle by měly být upřednostňovány bavlněné výrobky, které zajišťují proudění vzduchu do tkání vnějších pohlavních orgánů. V prevenci vaginitidy hraje důležitou roli povaha výživy. Používání zakysaných mléčných potravin, čerstvého ovoce a zeleniny a omezení sladkostí napomůže k vytvoření správné poševní mikroflóry, která je odolná vůči rozvoji zánětu pochvy.
